Офтальмологическая лаборатория-клиника
Международный медицинский журнал №1 2005
Пути решения проблемы осложнений, возникающих при удалении катаракты методом факоэмульсификации
Д.Г. Жабоедов
Национальный медицинский университет им. А.А. Богомольца, Киев
|
Детально описаны разработки, направленные на повышение эффективности хирургического лечения катаракты путем использования оптимального варианта модели интраокулярной линзы (ИОЛ) в случаях возможных осложнений при операциях факоэмульсификации и при вторичной имплантации ИОЛ в бескапсульные афакичные глаза. |
Благодаря использованию современной хирургической техники, компьютерной аппаратуры и инструментария специального назначения частота интраоперационных и послеоперационных осложнений экстракции катаракты в настоящее время значительно снизилась, но в то же время определенный риск неблагоприятного исхода операции сохраняется [1, 2] и эта проблема остается актуальной как для начинающего, так и для опытного хирурга. Статистические данные о большом числе факоэмульсификаций возрастной катаракты, проведенных по современным технологиям в развитых странах мира ведущими специалистами при идеальной хирургической технике, подтверждают неизбежность ряда осложнений, среди которых повреждение задній капсулы хрусталика составляет 4,4%, выпадение радужки — 0,5, несостоятельность герметизации операционной раны — 0,8, смещение ИОЛ — 0,3, экспульсивная геморрагия — 0,1% [3]. Удаление катаракты при различной степени дислокации хрусталика, при врожденных, посттравматических, воспалительных и иных патологических изменениях различных структур глаза, глаукоме, увеите, микрофтальмах, дистрофии роговицы, а также при сопутствующих общих заболеваниях (сахарный диабет, склеротическая гипертония, болезни крови, почек, дыхательной системы и др.) в руках начинающего хирурга может увеличивать больше чем на порядок указанную частоту осложнений [4-6].
При отсутствии капсулы хрусталика имплантация ИОЛ становится несколько проблематичной, ибо большая часть из всех имеющихся в мире сотен линз различных моделей сконструирована с учетом сохранности капсульного мешка хрусталика, благодаря которому топографо-анатомические взаимоотношения передней камеры и стекловидного тела глаза не нарушаются, а следовательно, вероятность смещения линзы и возникновение неблагоприятных последствий в смежных структурах глаза исключаются [7-11]. Разрыв капсулы, выпадение стекловидного тела, значительные кровоизлияния, иридодиализ, начинающаяся экспульсивная геморрагия и другие осложнения нарушают стандартный алгоритм дальнейшего ведения операции, ставит хирурга перед выбором использования запланированной ИОЛ или замены ее на иную модель, более пригодную для возникшей ситуации, либо завершить операцию без имплантации ИОЛ, что является моральной травмой и для хирурга, и для больного. Как в первом, так и во втором случае проблема осложняется необходимостью внесения корректив в расчетную оптическую силу. Фиксирование таких ИОЛ имеющимися в наличии средствами должно быть выполнимо для любой ситуации и адекватно конкретному случаю при максимальном сохранении анатомических структур глаза. Способы крепления линзы должны препятствовать смещению в период завершения операции и в послеоперационном периоде. В связи с этим у хирурга в конкретной осложненной ситуации возникают совершенно другие требования к конструкции новой линзы, где в ценностной шкале превалируют уже иные показатели, такие как простота имплантации, надежность и характер крепления, способность к сохранению топографо-анатомических взаимоотношений структур глаза, возможности поддержания необходимой циркуляции жидкости между передней и задней камерами, устойчивость к наклонам и сохранность зрачковой центрации и т.п., которые в конечном результате способствуют обеспечению высоких функциональных свойств глаза.
Целью настоящей работы было повышение эффективности хирургического лечения катаракты путем использования оптимального варианта модели ИОЛ в случаях возможных осложнений при проведении операции факоэмульсификации, а также при вторичной имплантации ИОЛ в бескапсульные афакичные глаза.
Теоретическое обоснование работы базируется на математическом моделировании условной (идеальной) линзы для осложненной нестандартной операционной ситуации удаления катаракты в случаях отсутствия капсулы хрусталика. Нами с помощью специалистов кафедры физики Национального медицинского университета им. А.А. Богомольца была рассчитана универсальная математическая модель идеальной линзы для осложненной нестандартной ситуации. Полученная условная модель сопоставлялась на предмет ближайшего подобия с известными зарегистрированными в Украине моделями заднекамерных ИОЛ в отношении достижения функциональной цели при возникновении таких ситуаций (полное отсутствие капсулы, выпадение стекловидного тела, угроза экспульсивной геморрагии и т.п.). Сопоставление проводилось путем анкетирования ведучих офтальмохирургов Украины и российских специалистов с целью выяснения их мнения по наиболее важным признакам линзы: необходимая минимизация хирургического разреза глаза; уровень риска при необходимости реимплантации; значимость уровня подготовки хирурга и полноты технического оснащения операции; риск послеоперационных отклонений от запланированной рефракции (предсказуемость послеоперационной рефракции); обеспечение необходимой глубины передней камеры; риск дополнительных осложнений в период имплантации; простота и легкость выполнения имплантации; видимость гаптики в период имплантации; степень оптимальности диаметра оптики; качество дизайна линзы и косметического послеоперационного эффекта глаза; оптимальность соотношения цены и качества линзы.
Оценка проводилась по десятибалльной системе, полученные результаты подверглись статистической обработке.
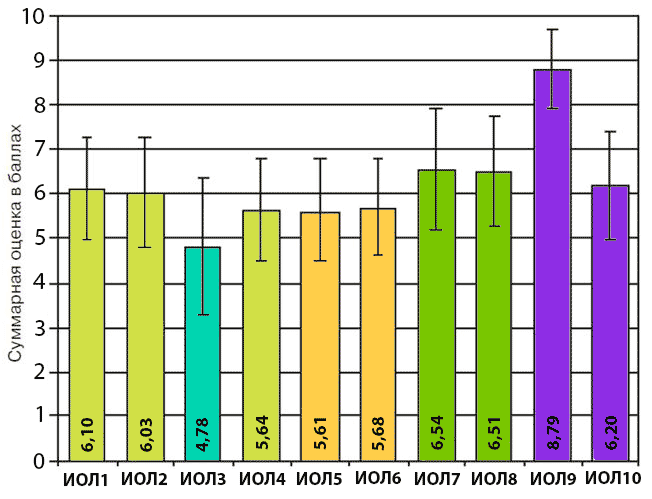
| M | 6,10 | 6,03 | 4,78 | 5,64 | 5,61 | 5,68 | 6,54 | 6,51 | 8,79 | 6,20 |
| ±m | 1,14 | 1,20 | 1,54 | 1,14 | 1,12 | 1,06 | 1,36 | 1,21 | 0,87 | 1,22 |
Результаты статистической обработки данных анкетирования офтальмохирургов по оценке свойств различных моделей заднекамерных ИОЛ в достижении функциональной цели при возникновении нестандартных хирургических ситуаций
- ACRYSOF® Single-Piece SA60AT Alcon.
- ACRYSOF® Multipiece Foldable MA60AT Alcon.
- Servision Quadrant.
- Crystal Type 01 Alcon.
- Ophtec Ref 279.
- Ophtec Ref 292.
- Baush & Lomb Hydroview.
- Baush & Lomb 6RMP34.
- US-301 "Gymnast" Сергиенко.
- US-121.
При подведении итогов анкетирования выяснилось, что по техническим параметрам к математической условной линзе ближе всего оказалась заднекамерная ИОЛ Н.М. Сергиенко модели "Гимнаст" (см. рис.). Далее нами были проанализированы все случаи имплантации этой линзы в различных конкретных нестандартных хирургических ситуациях.
Клинические наблюдения проводились за 1340 пациентами (2516 глаз). Из них 317 имплантаций проведено после травматической факоэмульсификации, 81 — у больных со старческой катарактой и 153 — у больных с катарактой и глаукомой. Средний возраст больных составлял 51 год. Сопутствующими глазными заболеваниями были дефекты радужной оболочки у 47, рубцы роговой оболочки — у 104 пациентов, из них у 53 — сращенные с радужной оболочкой или капсулой хрусталика. Линза "Гимнаст" имплантировалась при существенном осложнении течения операции, обусловленном тотальным разрывом задней капсулы, проминенцией или выпадением стекловидного тела, а также при угрозе или начале экспульсивной геморрагии.
Во всех случаях первоначально планировалось применение мягких складывающихся линз AcrySof фирмы "Alcon" (USA), Hydroview фирмы "Baush & Lomb" (USA), полиуретанметакрилатной (ПУМА) — "Флекс" (Россия), линзы из сополимера коллагена (Россия) или жестких заднекамерных линз отечественного и импортного производства, причем в 37 случаях предполагалось использование специальных колец с разъемом для расширения капсульного мешка, поскольку имели место сублюксации хрусталика, дефекты связочного аппарата, обусловленные псевдоэксфолиативным синдромом или миопической болезнью. Однако возникшие интраоперационные осложнения вынудили изменить намеченный план применения указанных линз и использовать ИОЛ US-301 модели "Гимнаст" по новому назначению при бескапсульной поддержке линзы, причем техника ее имплантации была нами усовершенствована. Основная стратегия дальнейшего проведения операции, которую мы назвали алгоритмом чрезвычайного действия, заключалась в подготовке условий для имплантации ИОЛ US-301 модели «Гимнаст» фирмы "Ю Эс Оптикс», которая заключалась в удалении из передней камеры геморрагий, стекловидного тела, иссечения спаек.
Всем больным факоэмульсификацию катаракты проводили с помощью аппаратов фирмы "Baush & Lomb" (модель Millenium) и "Oertly Instrumente AG" (модель CataRhex). В ходе операции применяли вископротекторы Cellugel, Viscoat, Provisc, нож-кератом ClearCut dual bevel slit с шириной лезвия 2,75 мм и ClearCutTM sideport с шириной лезвия 1,0 мм, а также имплантационный нож ClearCut dual bevel implant с шириной лезвия 6,0 мм производства фирмы "Alcon" (USA).
Использовался чисто роговичный темпоральный самогерметизирующийся разрез 2,75 мм. Для этого переднюю камеру как правого, так и левого глаза вскрывали при помощи ножа-кератома. Роговичные порты у лимба шириной 1,0 мм проделывали на 2 и 7 часах на правом, 10 и 5 часах на левом глазу. Заполняли переднюю камеру вискоэластиком Cellugel, после чего выполняли инструментальный круговой передний капсулорексис диаметром около 5,0 мм через темпоральный разрез. Затем производили гидродесекцию и гидроделиниацию ядра хрусталика и вымывание вискоэластика физраствором. Факоэмульсификацию выполняли по методике "Crack and Cram". При недостаточно прозрачной задней капсуле призводили непрерывный круговой задний капсулорепсис диаметром меньше оптики ИОЛ и размера переднего капсулорексиса.
Для имплантации линзы при инжекторной технике расширения роговичных разрезов не требовалось. При мануальной имплантации основной темпоральный разрез шириной 2,8 мм, который использовался для наконечника зонда факоэмульсификатора, расширяли до стандартных размеров, необходимых для ввода обычных жестких линз из ПММА с диаметром оптической части до 6,0 мм. В случаях интраоперационных осложнений такой размер разреза оказывался достаточным для имплантации линзы "Гимнаст", диаметр оптической части которой равен 5,75 мм. Передняя камера наполнялась вискоэластичным материалом смеси Provisk и Viscoat, что обеспечивало применение закрытой техники работы в передней камере глаза.
Далее через имеющийся роговичный порт от ножа-склеротома 1,0 мм на 5 или 7 часах, в зависимости от оперируемого глаза, в камеру вводили наконечник витреотома аппарата Millenium (фирмы "Baush & Lomb", USA), которым вначале создавался вакуум, благодаря чему радужка в необходимом месте подсасывалась к наконечнику. Далее витреотом переводили в режим резания с частотой 30 в минуту. За два захвата в радужке образовывалась базальная колобома диаметром до 1 мм. Таким же способом производили и вторую колобому. Место и необходимое расстояние между центрами колобом, а именно 7 мм, заранее отмечали на подсушенном лимбе специальным разметчиком, смоченным спиртовым 2% раствором бриллиантового зеленого. Нижнюю петлю линзы на вершине пересекали конъюнктивальными ножницами под углом 30° и для страховки в нее заправляли нить, затем ИОЛ вставляли петлей вперед в переднюю камеру под радужку. Специальным толкателем линза разворачивалась на 90° так, чтобы ее верхние гаптические элементы оказались вблизи колобом. Затем через нижний парацентез заходили манипулятором, захватывали край колобомы радужки и заправляли одну "ножку" гаптического элемента линзы. Вторую "ножку" подтягивали манипулятором ко второй базальной колобоме, а когда ее отпускали, то за счет упру гости она самостоятельно заскакивала в колобому. Страховочную нить, которая предохраняла линзу от случайного ускользания в стекловидное тело, подтягивали за короткий ее конец. С помощью двух манипуляторов раздвигали и приподнимали к радужке части нижній гаптической петли ИОЛ для их проекционной визуализации. Затем выбиралось максимально центральное положение оптической части линзы и строма радужки ущемлялась в нижнем секторе нижними частями гаптики. Во многих случаях такая клещеподобная ирисфиксация части радужки в нижнем ее секторе, ириденклейзис, была достаточной для предупреждения различного рода децентраций и наклонных смещений линзы. При дефекте радужки (11 случаев) линзу подшивали по специальной щадящей методике без предварительного разрезания нижней гаптической петли.
Линза, таким образом, при хорошей визуализации устанавливалась в задней камере в области зрачка. Вискоэластик удаляли, на роговичную рану накладывали один шов.
Нами был также разработан инструмент для более облегченной имплантации ИОЛ "Гимнаст". При использовании этого цангового пинцетного инструмента во время создания колобом наконечником витреотома делали дополнительную колобому радужки в проекции внутреннего края темпорального роговичного разреза. После закрепления верхних гаптических элементов по вышеуказанной методике, проходя через основной разрез, далее через колобому радужки под радужку, этим пинцетом захватывали, центрировали и приподнимали тело линзы. Затем с помощью специально разработанного крючка через роговичный порт на 2 или 10 часах, в зависимости от оперируемого глаза, надавливанием радужку вставляли между краями разрезанной петли движением от корня к центру зрачка, что уменьшало вероятность его деформации на 6 часах.
Вторичная имплантация линзы "Гимнаст" проводилась лицам с афакией, у которых очки или контактные линзы не были удовлетворительными для коррекции: часть пациентов была после операции криоэкстракции катаракты (интракапсулярная афакия — 85), часть — после экстракапсулярной экстракции катаракты (экстракапсулярная афакия — 55).
Однако и у последних по разным причинам капсулярной поддержки для линз не оказалось. У всех этих пациентов отмечался хороший ирис, и дополнительная фиксация линзы не понадобилась, поскольку структуры глаза (радужка и стекловидное тело) адекватно подходили для поддержания стабильности и центрации ИОЛ. Во всех случаях заднекамерная линза «Гимнаст» зарекомендовала себя положительно по расположению к центру и узловой точке глаза отдаленности от роговицы и цилиарного тела, степени выраженности факодонеза, отсутствию склонности к экспульсивной геморрагии, по объему манипуляций в передней камере, сохранности эндотелиального слоя роговицы и возможности хирургии на мягком глазу. Не было зарегистрировано увеитов, эндофтальмитов, кистозного макулярного отека, вторичной глаукомы, отслойки сетчатки, субарахноидальных кровоизлияний или кровоизлияний в стекловидное тело и т.п.
Анализ случаев имплантации ИОЛ после удаления катаракты у больных с первичной открытоугольной глаукомой также показал, что линза "Гимнаст" является достаточно эффективной и безопасной, обеспечивающей стойкий гипотензивный эффект и улучшение зрительных функций.
Проведенные нами наблюдения убедили насв том, что при глаукоме в случае отсутствия задней капсулы хрусталика имплантирование линзы "Гимнаст" оказывает благоприятное воздействие на гидродинамику глаза. Оно проявляется не только при условии сохранения гиалоидной мембраны стекловидного тела, как мы это наблюдали в случаях обычной криоэкстракции катаракты, но и при осложнениях, потребовавших витреоретинальных вмешательств.
Объяснение этому феномену мы находим в том, что линза модели «Гимнаст» имеет достаточную площадь оптической части, которая надежно удерживает, тампонирует стекловидное тело в ее естественном положении, несмотря на отсутствие задней капсулы хрусталика. Линза US-301 существенно тоньше натурального хрусталика, что обусловливает углубление передней камеры, вследствие чего расширяется угол и, таким образом, улучшаются условия оттока влаги, а гаптические элементы линзы, вставленные в базальные колобомы, облегчают циркуляцию влаги между камерами, где гаптические элементы линзы ("ножки") служат своеобразным дренажным устройством. Гаптика линзы достаточно надежно опирается на радужку, используя при этом практически всю ее площадь, что удерживает ИОЛ в области зрачка, предохраняя от децентрации и ротации даже при наличии неравномерного давления, отсутствии капсулы хрусталика и гиалоидной мембраны стекловидного тела, как это случается после вмешательств на стекловидном теле при деструктивных состояниях витреума. Поскольку линза фиксируется на периферии радужки, функция зрачка не нарушается.
Нами проанализированы 13 случаев послеоперационных офтальмогипертензий. Операции были выполнены у больных с хрусталиком, в результате травмы дислоцированным в стекловидное тело. Хрусталик удалялся традиционным методом петлей или с помощью двух игл. После витреоэктомии имплантировалась заднекамерная ИОЛ модели «Гимнаст». Первые симптомы реактивной гипертензии у 3 больных были выявлены на следующее утро, у 5 — через сутки, у 3 — через двое и у 2 — через трое суток.

Диагностировали офтальмогипертензию с учетом жалоб пациентов. ВГД измеряли тонометром Маклакова, дублируя измерение пневмотонометром 1000 фирмы "Nidek" (Япония), биомикроскопию переднего отрезка глаза — на приборе ЩЛ-2М (Украина), офтальмоскопию — с помощью аппарата Heine Beta 200 (Германия).
Всем больным наряду с интенсивной противовоспалительной терапией проводили гипотензивную терапию, включающую мочегонные, β-блокаторы, осмотерапию. В связи с отсутствием видимого клинического улучшения больным была выполнена экстренная хирургическая манипуляция — выпускание влаги передней камеры по методике, получившей название burp [12, 13]. Особенностью нашего опыта было использование метода при осложненном течении операций.
Процедура производилась под контролем щелевой лампы в положении больного сидя после анестезии глазного яблока алкаином. Тонкий шпатель осторожно вводили между корнеосклеральными швами операционного разреза. Влагу выпускали медленно, без существенного уменьшения глубины передней камеры. Достаточность вмешательства определяли по улучшению прозрачности роговицы и заметному снижению офтальмотонуса. В конъюнктивальный мешок инстиллировали раствор антибиотика. У всех больных нормальный офтальмотонус сохранялся до конца дня, однако у 7 человек внутриглазное давление на утро вновь оказалось повышенным, что вынудило применить повторное выпускание. На следующий день нужда в повторной процедуре возникла только у двух больных, которым она повторялась одноразово в течение двух дней. В итоге у всех больных была достигнута нормализация давления. Однако полная отмена лекарственной гипотензивной терапии оказалась возможной только у 11 больных, у 2 человек нормотонус сохранялся лишь при инстилляциях в конъюнктивальный мешок арутимола 0,5% на ночь. Таким образом, наш положительный опыт использования метода burp убеждает в целесообразности его применения в сложных случаях реактивной офтальмогипертензии при имплантации ИОЛ.
В целом результаты наших наблюдений позволяют сделать следующее заключение.
Бурное развитие новейших технологий экстракции катаракты с имплантацией ИОЛ не исключает возникновения внезапных интраоперационных осложнений, выход из которых, по сути, требует или отказа от имплантации, или использования специально предназначенных для таких катастрофических ситуаций линз и применения особой нестандартной методики завершения операции с четким алгоритмом действий.
Сопоставительный анализ разработанной для нестандартных хирургических ситуаций математической модели линзы и существующих в Украине искусственных хрусталиков свидетельствует о наибольшем соответствии математической модели линзы "Гимнаст".
Многолетний опыт использования последней в различных хирургических ситуациях при первичной и вторичной имплантации выявил ее универсальность в нестандартных случаях и высокую эффективность разработанного нами чрезвычайного алгоритма выхода из затруднительных положений.
Заднекамерная линза модели "Гимнаст" может использоваться по новому назначению, а именно при отсутствии капсулярной поддержки хрусталика и осложненном течении оперативного удаления катаракты при первичной глаукоме, миопической болезни, слабости цинновых связок, сублюксации хрусталика и т.п. В послеоперационном и в отдаленном периоде линза сохраняет устойчивое центральное положение с высокими функциональными результатами.
Конструктивные особенности ИОЛ-301 модели "Гимнаст" и радужковый способ ее крепления обеспечивают расширение угла передней камеры верхнего сегмента радужки и позволяют осуществить дополнительный дренаж жидкости из задней в переднюю камеру, что способствует нормализации гидродинамики глаза и выполнению линзой оптической и гипотензивной роли.
Разработанная хирургическая методика закрытой техники имплантации ИОЛ модели "Гимнаст" через малый роговичный разрез дает возможность поддержать внутриглазное давление в норме, снизить риск экспульсивной геморрагии, уменьшить объем манипуляций в передней камере и создать условия для сохранения эндотелия роговицы. Способ может быть использован при осложненном течении операции факоэмульсификации катаракты, при первичной или вторичной имплантации ИОЛ в случаях интракапсулярной или иной бескапсульной афакии. При этом степень хирургической травмы снижается до уровня, который позволяет во многих случаях (47%) вести больного амбулаторно.
Литература
- Веселовская З.Ф. Малые разрезы в микрохирургической технике реабилитации больных с диабетической катарактой // Тези доп. наук. конф. офтальмологів, присв. 90-річчю акад. Н.О. Пучківської.— Одеса, 1998.— С. 367 — 368.
- Малюгин Б.Э. Техника выполнения факоэмульсификации с имплантацией заднекамерной ИОЛ при слабости зонулярного аппарата хрусталика // Ерошевские чтения.— Самара, 2002.— С. 201 — 203.
- The South Asian cataract management study / T. Snellingen, J. Shresta, F. Hug et al. // Ophthalmol.— 2000.— № 107.— P. 231 — 240.
- Федоров С.Н., Тимошкина Н.Т. Имплантация интраокулярных заднекамерных линз на стекловидное тело // Акт. вопр. офтальмологии: Сб. тр. науч.-практ. конф., посв. 170-летию Моск. офтальмол. клин. больницы.— М., 1996.— С. 25 — 26.
- Аветисов С.Э., Липатов Д.В. Отдаленные результаты коррекции афакии с помощью интраокулярных линз со склеральной фиксацией // Совр. технологии хирургии катаракты: Сб. науч. ст.— М., 2001.— С. 7 — 11.
- Azar D.T, Clamen L.M. Iris fixation of decenterd silicone plate haptic intraocular lens. Double knot technique // Arch. Ophthalmol.— 1998.— Vol. 116.— P. 821 — 823.
- Buratto L., Lori M. Incisions and sutures in cataract surgery.— Milano: Foglliazza Editore, 1996.— 147 p.
- Feldman R.M. Anterior capsular cataract. An example or the true metaplasia // Arch. ophthalmol.— 1997.— Vol. 171, № 5.— P. 877 — 891.
- Венгер Г.Е., Беляева Л.Л., Котелянский Э.О. Лечение больных с дислокациями хрусталика // Офтальмол. журн.— 1990.— № 4.— С. 348 — 351.
- Боброва Н.Ф., Хмарук А.Н. Способ имплантации ИОЛ при врожденном дефекте задней капсулы хрусталика (задний лентиконус) // Там же.— 2000.— № 6.— С. 26 — 29.
- Кузнецов Ю.Е. Эндо-экстракапсулярная факоэмульсификация, техника и предварительные результаты // Совр. технологии хирургии катаракты: Сб. науч. ст.— М., 2001.— С. 121.
- Shepard D. Elevated IOP after cataract removal. Consultation section // Ann. ophthalmol.— 2000.— Vol. 32, № 3.— P. 176 — 179.
- Лечение реактивной послеоперационной гипертензии при хирургии катаракты «малых» разрезов / И.Э. Иошин, Н.П. Яновская, С.В. Лысенко и др. // Глаукома.— 2002.— № 2.— С. 29 — 31.
Поступила 14.02.2005
The ways to solve the problem of comp lications app earing at cataract excision with the use of phacoemulsification
D.G. Zhaboyedov
Summary
The author describes in detail the achievements aimed at improvement of efficacy of surgical treatment for cataract using an optimum variant of the model of the intraocular lens (IOL) in cases of possible complications at phacoemulsification and secondary implantation of IOL to the acapsulous aphakic eyes.
-
US Optics - победитель конкурса "Лучший отечественный товар года"
US Optics - победитель конкурса "Лучший отечественный товар года 2006"
Номинация: Разработка и производство медицинской техники, оборудования и материалов. -
Кто есть кто. Украина медицинская 2006
Офтальмологическая лаборатория-клиника "US Optics" - Председатель Совета директоров Муштук А.Д. -
US Optics - "скорая помощь" отечественной офтальмологии
10 октября 2014 года Офтальмологическая лаборатория-клиника "Ю ЭС Оптикс" празднует свое 20-летие.
















